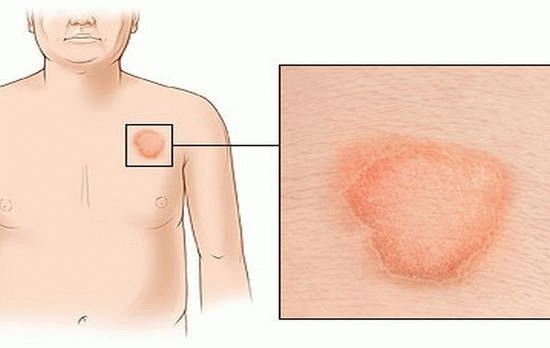
Когда чешется голова, приятного мало. Это доставляет определенный физический дискомфорт, а также проблемы психологического характера, ведь мало кому понравится, когда собеседник постоянно тянется к голове, чтобы почесать раздраженный участок кожи.
20.09.2017 г. Лечение